Farmaci e Terapie
Questo articolo ha scopo informativo e non sostituisce il parere medico. Consulta sempre un neurologo per consigli personalizzati sulla tua situazione.
Come agiscono i farmaci nel Parkinson: una spiegazione semplice
Alla base della malattia di Parkinson c’è una riduzione progressiva della dopamina. Questa è una sostanza chimica fondamentale per il controllo dei movimenti, ma anche per l’energia, la motivazione e alcune funzioni cognitive.
Nel cervello esistono aree che comunicano tra loro attraverso la dopamina, un po’ come se fosse un messaggero che porta istruzioni veloci e precise ai muscoli. Quando questo messaggero diventa scarso, i segnali arrivano male o in ritardo.
Il risultato sono sintomi come rigidità muscolare, lentezza nei movimenti, tremore a riposo e difficoltà nel camminare o nel compiere gesti quotidiani come allacciarsi le scarpe o scrivere.
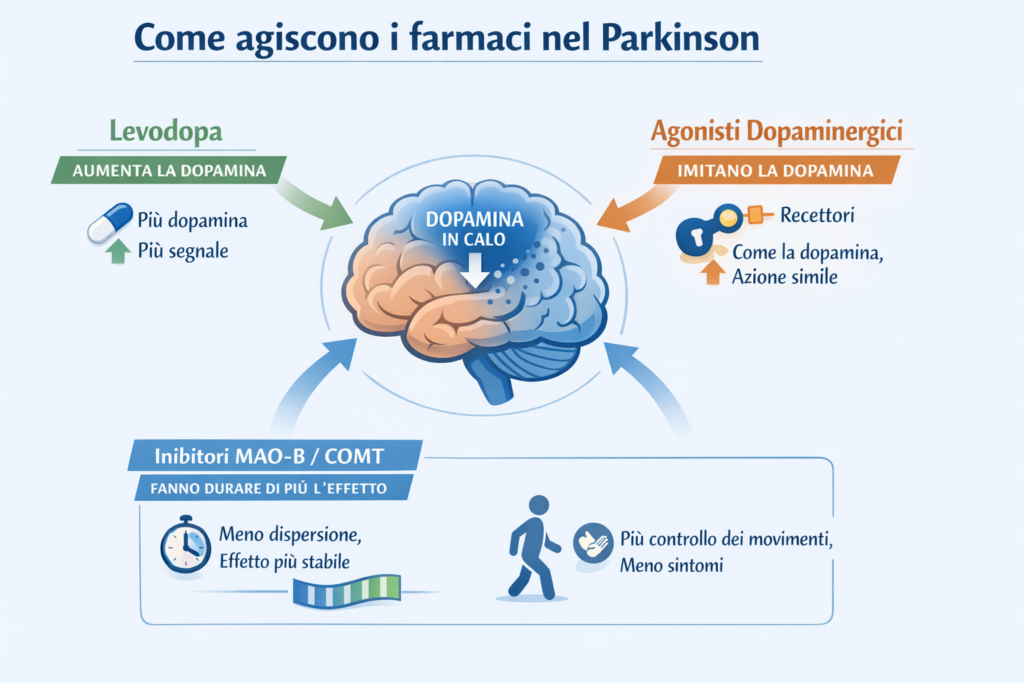
I farmaci per il Parkinson non riparano le cellule danneggiate. Invece, cercano di aumentare la dopamina disponibile, imitare la sua azione o far durare più a lungo l’effetto di quella presente.
È importante sapere che ogni persona risponde in modo diverso: lo stesso farmaco può funzionare benissimo per qualcuno e meno per qualcun altro, a seconda dell’età, della fase della malattia, dello stile di vita e persino di come il corpo assorbe i principi attivi. Per questo la terapia è sempre personalizzata e tende a cambiare nel tempo, con aggiustamenti periodici dal neurologo.
Le grandi categorie di farmaci antiparkinsoniani
Nel corso della malattia, i medici possono utilizzare diverse classi di farmaci, spesso in combinazione tra loro. Non si tratta di “scelte giuste o sbagliate”, ma di strumenti diversi per fasi diverse della patologia.
Nelle fasi iniziali, quando i sintomi sono lievi, in molti casi si punta a farmaci che ritardano l’uso della levodopa per evitare effetti a lungo termine. Man mano che la malattia avanza, si aggiungono opzioni per gestire fluttuazioni e periodi in cui i sintomi ritornano forti, chiamati “off”.
Vediamoli uno per uno. I nomi commerciali citati di seguito sono esempi comuni e non indicazioni di prescrizione; la scelta spetta sempre al medico.
Levodopa: Il farmaco più efficace contro i sintomi motori
Cos’è e come funziona
La levodopa è considerata il farmaco più efficace per il trattamento dei sintomi motori del Parkinson ed è usata da decenni, rimanendo il punto di riferimento della terapia.
È una sorta di “precursore” della dopamina: una volta entrata nel cervello, viene trasformata direttamente in dopamina dalle cellule ancora funzionanti.
Per evitare che venga distrutta prima di arrivare a destinazione – causando nausea o vomito – viene sempre associata ad altri farmaci come la carbidopa (in formulazioni come Sinemet®) o la benserazide (in Madopar®).
Formulazioni disponibili
Esistono versioni a rilascio immediato, per un effetto rapido, o controllato (Sinemet CR® o Madopar HBS®), per un assorbimento più lento e stabile. Ci sono anche forme effervescenti come Sirio® (melevodopa + carbidopa, sciolta in acqua per chi ha problemi di deglutizione) o combinate con entacapone (Stalevo®) per prolungare l’azione.
Benefici e uso quotidiano
Molte persone sperimentano con la levodopa una maggiore fluidità nei movimenti, riduzione della rigidità e miglioramento della qualità della vita quotidiana. Ad esempio, si può riuscire a camminare senza fatica o a mangiare senza tremori.
Effetti a lungo termine e miti comuni
Con il passare degli anni, però, l’effetto può diventare meno stabile perché il cervello produce sempre meno dopamina naturale. Possono comparire fluttuazioni motorie, cioè periodi in cui il farmaco “funziona” (on) e altri in cui l’effetto svanisce (off), o discinesie, movimenti involontari legati al picco di effetto, come contrazioni o dondolii.
Questi fenomeni non significano che il farmaco sia “sbagliato”, ma che la malattia e il cervello stanno cambiando, e la terapia va adattata, magari con dosi più frequenti o aggiunte di altri farmaci.
Un mito comune è “meglio rimandarla il più possibile per non abituarsi”: in realtà, studi mostrano che iniziare presto non accelera la progressione della malattia e permette una migliore qualità di vita fin dall’inizio.
Agonisti dopaminergici: Farmaci che imitano la dopamina
Meccanismo d’azione
Gli agonisti dopaminergici non si trasformano in dopamina, ma ne imitano l’azione, stimolando direttamente i recettori nel cervello come se fossero una chiave che apre la stessa serratura.
Quando e come vengono usati
Vengono spesso utilizzati nelle fasi iniziali della malattia, da soli, per ritardare l’uso della levodopa e ridurre in alcuni pazienti il rischio di discinesie a lungo termine. Possono anche essere usati in associazione alla levodopa nelle fasi più avanzate.
Hanno il vantaggio di durare più a lungo nel tempo – fino a 24 ore con formulazioni prolungate – e di ridurre alcune fluttuazioni. Migliorano anche sintomi non motori come la depressione o il sonno.
Esempi e formulazioni
Esempi comuni includono il ropinirolo (Requip®, compresse o rilascio prolungato), pramipexolo (Mirapexin®, compresse o prolungato), rotigotina (Neupro®, cerotto transdermico applicato una volta al giorno per un rilascio costante) e apomorfina (Apofin® per iniezioni o infusioni).
Effetti collaterali e monitoraggio
Tuttavia, possono causare effetti collaterali come sonnolenza intensa (fino a colpi di sonno improvvisi, per cui è vietato guidare), nausea, gonfiore alle gambe, o cambiamenti del comportamento come impulsività, gioco d’azzardo o acquisti compulsivi – effetti più comuni nei giovani.
Per questo richiedono un attento monitoraggio, soprattutto nei pazienti più giovani, con visite regolari e, per alcuni come gli ergolinici (ormai rari), controlli cardiaci. Rispetto alla levodopa, offrono un’azione più uniforme ma meno potente sui sintomi motori acuti.
Inibitori delle MAO-B: Far durare di più la dopamina
Meccanismo d’azione
Questi farmaci agiscono rallentando la degradazione della dopamina già presente nel cervello, bloccando l’enzima monoamino ossidasi B (MAO-B).
In pratica, permettono alla dopamina di restare attiva più a lungo, come se si chiudesse un rubinetto che la disperde inutilmente.
Uso nelle diverse fasi
Sono spesso usati nelle fasi iniziali, da soli per un beneficio moderato, o come supporto alla levodopa per ridurre i periodi off.
Esempi principali
Principali esempi sono la selegilina (Jumex®, 5-10 mg al giorno), rasagilina (Azilect®, 1 mg) e safinamide (Xadago®, con azione extra sul glutammato per sintomi non motori).
Benefici e precauzioni
Hanno un’azione più delicata rispetto ad altri farmaci, ma possono offrire un beneficio concreto, soprattutto all’inizio della malattia, prolungando il tempo “on” senza picchi intensi.
Gli effetti collaterali sono generalmente lievi – insonnia, nausea, confusione – ma vanno valutati caso per caso, evitando interazioni con certi alimenti o antidepressivi. Alcuni studi suggeriscono un lieve effetto neuroprotettivo, anche se non confermato al 100%.
Inibitori delle COMT: Prolungare l’effetto della levodopa
Meccanismo d’azione
Gli inibitori delle COMT non agiscono direttamente sul cervello, ma aiutano la levodopa a funzionare più a lungo, bloccando l’enzima catecol-O-metiltransferasi che la degrada nel corpo.
In questo modo, aumentano la quantità di levodopa che arriva al cervello del 20-30%, riducendo le fasi off.
Indicazioni specifiche
Vengono usati solo in associazione alla levodopa e sono particolarmente utili quando l’effetto delle dosi dura poco o compaiono fluttuazioni frequenti, come dopo 3-5 anni di terapia.
Esempi e differenze
Esempi includono entacapone (Comtan®, o in Stalevo®), tolcapone (Tasmar®, con monitoraggio epatico per rari rischi) e opicapone (Ongentys®, una capsula al giorno per azione prolungata).
Bilancio benefici-rischi
Anche in questo caso, il beneficio va bilanciato con i possibili effetti collaterali: diarrea, urine arancioni, aumento delle discinesie (da levodopa potenziata) o nausea.
Differenze tra i vari: opicapone è più comodo (una volta al giorno), entacapone più flessibile con ogni dose di levodopa.
Altri farmaci utilizzati nel Parkinson
Amantadina: un’opzione multifunzionale
Oltre alle categorie principali, ci sono opzioni di supporto usate in situazioni specifiche.
L’amantadina, originariamente un antivirale, ha un’azione complessa: aumenta il rilascio di dopamina e blocca recettori NMDA, rendendola utile per ridurre le discinesie da levodopa nelle fasi avanzate o per trattare sintomi lievi iniziali (Mantadan® o formulazioni estese come Gocovri®).
Può causare gonfiore alle gambe, insonnia o confusione, e l’effetto svanisce dopo mesi in alcuni casi.
Anticolinergici: uso limitato oggi
Gli anticolinergici, come biperidene (Akineton®) o trihexyphenidyl (Artane®), sono tra i farmaci più vecchi: riducono l’eccesso di acetilcolina per bilanciare la mancanza di dopamina, buoni soprattutto per il tremore in giovani pazienti.
Oggi vengono usati meno, perché causano effetti collaterali cognitivi (confusione, bocca secca, stipsi, problemi urinari), e sono evitati negli over 70. Possono avere un ruolo limitato, ma solo sotto stretto controllo.
| Tipo di farmaco | A cosa serve | Esempi comuni (Italia) |
|---|---|---|
| Levodopa | Riduce rigidità, lentezza e tremore convertendosi in dopamina | Sinemet®, Madopar®, Stalevo®, Sirio® |
| Agonisti dopaminergici | Imitano la dopamina per effetto prolungato | Pramipexolo (Mirapexin®), Ropinirolo (Requip®), Rotigotina (Neupro®), Apomorfina (Kynmobi® dal 2025) |
| Inibitori delle MAO-B | Prolungano la dopamina bloccando la degradazione | Rasagilina (Azilect®), Safinamide (Xadago®), Selegilina (Jumex®) |
| Inibitori delle COMT | Prolungano la levodopa | Entacapone (Comtan®), Opicapone (Ongentys®), Tolcapone (Tasmar®) |
| Altri farmaci | Supporto per discinesie o tremore | Amantadina (Mantadan®), Anticolinergici (Akineton®) |
| Terapie avanzate | Infusioni continue per rilascio stabile | Foslevodopa/foscarbidopa (Duodopa® sottocutanea dal 2024) |
Farmaci per i periodi “OFF”: Quando l’effetto della terapia svanisce temporaneamente
Cosa sono i periodi OFF
Con il tempo, molte persone sperimentano momenti in cui i farmaci sembrano smettere di funzionare improvvisamente, con ritorno di rigidità, tremore o blocchi nel cammino – i cosiddetti periodi OFF, che possono durare ore e compromettere la vita quotidiana.
Strategie di gestione
Per gestirli, esistono strategie specifiche come formulazioni a rapido assorbimento o farmaci “di soccorso” da usare al bisogno.
Esempio chiave: apomorfina
Un esempio importante è l’apomorfina, un potente agonista: disponibile come iniezione sottocutanea (effetto in 5-15 minuti) o, dal 2025 in Italia, come film sublinguale (Kynmobi®, dosi da 10 a 30 mg, si dissolve sotto la lingua senza iniezioni). È ideale per off improvvisi, con inizio in ospedale per titolare la dose e antiemetico (domperidone) per nausea.
Altre opzioni
Altre opzioni: levodopa inalata (Inbrija®) o sublinguale rapida.
Terapie farmacologiche avanzate: quando la terapia orale non è più sufficiente
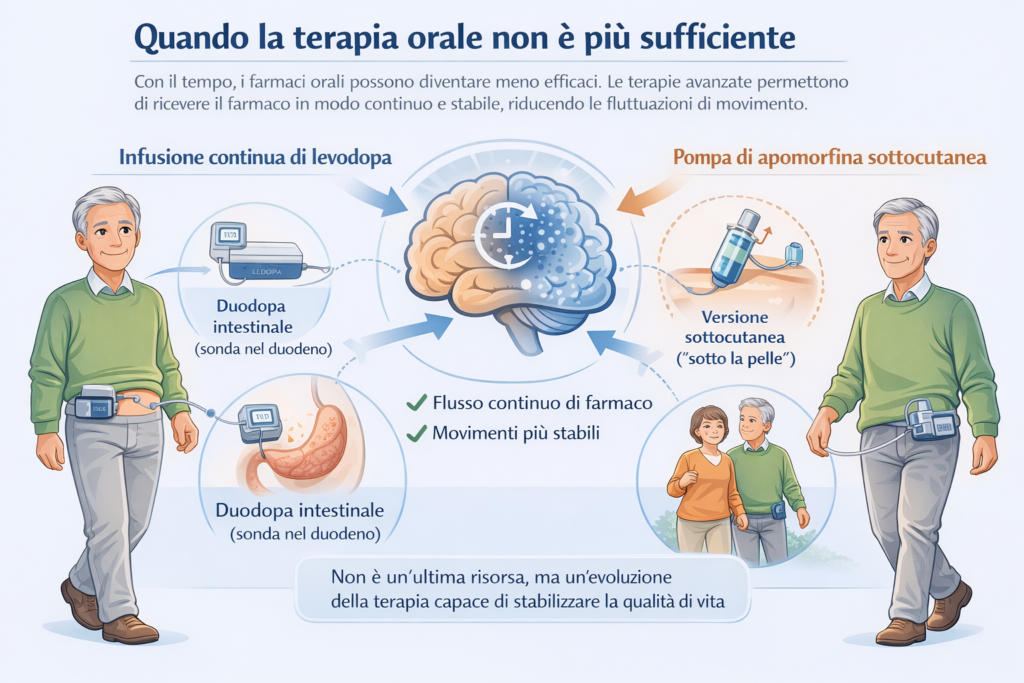
Con il passare degli anni, in alcune persone la risposta ai farmaci orali può diventare meno stabile, con periodi in cui i sintomi ritornano più forti nonostante le assunzioni regolari. Questo accade perché la malattia progredisce e il cervello ha sempre più difficoltà a mantenere un livello costante di dopamina. Non è un segno di fallimento della terapia, ma un’evoluzione naturale che colpisce molti pazienti dopo diversi anni di trattamento.
In questi casi, i neurologi possono proporre terapie farmacologiche avanzate, che mantengono un flusso più costante del farmaco nel corpo, riducendo le fluttuazioni tra momenti “on” (con buon controllo) e “off” (con sintomi accentuati). Queste opzioni non sostituiscono i farmaci precedenti, ma li integrano o li evolvono per una maggiore efficacia quotidiana.
Tra queste rientrano infusioni continue di levodopa, come un gel somministrato attraverso una pompa collegata all’intestino o, in versioni più recenti, sotto la pelle con una piccola cannula, o di apomorfina tramite una pompa sottocutanea. L’idea è semplice: invece di pillole a orari fissi, il farmaco arriva in modo graduale, aiutando a stabilizzare i movimenti e a migliorare l’autonomia.
Non si tratta di un “ultima fase” o di qualcosa da temere, ma di un adattamento intelligente della terapia per continuare a vivere al meglio. Per dettagli specifici e se potrebbe essere adatta a te, consulta il tuo neurologo o esplora approfondimenti dedicati.
Perché la terapia è sempre personalizzata
Non esiste una “terapia standard” valida per tutti. Età, stile di vita, sintomi dominanti (tremore vs. rigidità), risposta individuale e fase della malattia influenzano profondamente le scelte terapeutiche.
Un giovane con tremore lieve potrebbe iniziare con agonisti o MAO-B; un anziano con fluttuazioni, con levodopa + COMT.
È normale che le dosi cambino, i farmaci vengano aggiunti o sospesi, e la terapia evolva nel tempo – revisioni ogni 3-6 mesi sono essenziali.
Copiarsi la terapia di un’altra persona, anche se “sembra funzionare” su forum o amici, è sempre una cattiva idea: quello che va bene per uno può causare effetti collaterali gravi per un altro.
Effetti collaterali e sicurezza
Ogni farmaco può avere effetti indesiderati, e riconoscerli è fondamentale per adattare la terapia.
Per la levodopa: nausea iniziale, discinesie. Per gli agonisti: sonnolenza, impulsività. Per i COMT: diarrea.
Quando avvisare il medico? Subito per sonnolenza estrema, allucinazioni, gonfiore o cambiamenti d’umore.
Interazioni comuni: proteine riducono assorbimento levodopa (assumila lontano dai pasti), MAO-B con antidepressivi o cibi ricchi di tiramina.
L’importanza di non modificare autonomamente la terapia è assoluta: interruzioni brusche possono causare crisi gravi (sindrome maligna).
Il rapporto con il neurologo è un percorso continuo, con app o diari per tracciare sintomi.
Farmaci oggi disponibili e ricerca in corso
La ricerca sul Parkinson è molto attiva anche in Italia e in Europa. Oltre a migliorare le formulazioni dei farmaci già esistenti, sono in studio nuove strategie per ridurre i periodi “off”, migliorare i sintomi non motori e, in futuro, rallentare la progressione della malattia. Alcuni studi esplorano terapie biologiche e cellulari, ma si tratta ancora di ricerche sperimentali non disponibili nella pratica clinica. Per questo, oggi, la gestione del Parkinson si basa su farmaci approvati e personalizzati, con l’obiettivo di mantenere la migliore qualità di vita possibile.
GLOSSARIO:
| Termine | Definizione |
|---|---|
| Agonisti dopaminergici | Farmaci che imitano l’azione della dopamina nel cervello, stimolando i suoi recettori per migliorare i movimenti e ridurre i sintomi. |
| Anticolinergici | Farmaci che riducono l’eccesso di una sostanza chiamata acetilcolina, usati principalmente per controllare il tremore, ma con cautela per i loro effetti collaterali. |
| Apomorfina | Un agonista dopaminergico potente, somministrato per via iniettiva o sublinguale, utile per episodi improvvisi di sintomi forti (periodi “off”). |
| Discinesie | Movimenti involontari, come contrazioni o dondolii, che possono comparire dopo anni di terapia con levodopa a causa di picchi di dopamina. |
| Dopamina | Una sostanza chimica naturale nel cervello che aiuta a controllare i movimenti, l’energia e la motivazione; la sua riduzione è alla base della malattia di Parkinson. |
| Duodopa | Una forma avanzata di levodopa somministrata tramite infusione continua nell’intestino o sotto la pelle, per un rilascio stabile del farmaco. |
| Effetti collaterali | Reazioni indesiderate ai farmaci, come nausea o sonnolenza, che variano da persona a persona e richiedono monitoraggio medico. |
| Fluttuazioni motorie | Alternanza tra periodi in cui i farmaci funzionano bene (“on”) e momenti in cui i sintomi ritornano (“off”), comune nelle fasi avanzate. |
| Inibitori delle COMT | Farmaci che prolungano l’effetto della levodopa bloccandone la degradazione nel corpo, riducendo le fluttuazioni. |
| Inibitori delle MAO-B | Farmaci che rallentano la breakdown della dopamina nel cervello, aumentandone la disponibilità in modo delicato. |
| Levodopa | Il farmaco principale per Parkinson, che si converte in dopamina nel cervello per alleviare sintomi come rigidità e lentezza. |
| Periodi “off” | Momenti improvvisi in cui i farmaci sembrano perdere effetto, causando ritorno di sintomi come tremore o rigidità. |
| Periodi “on” | Fasi in cui i farmaci controllano bene i sintomi, permettendo movimenti fluidi e normali. |
| Personalizzazione della terapia | Adattamento dei farmaci in base all’età, stile di vita e sintomi individuali, con revisioni regolari dal medico. |
| Terapie avanzate | Opzioni farmacologiche come infusioni continue, usate quando le pillole non bastano più per gestire fluttuazioni gravi. |