La diagnosi del Parkinson
La diagnosi del Parkinson
Avvertenza
Le informazioni contenute in questa pagina hanno scopo informativo e divulgativo.
Non sostituiscono in alcun modo il parere, la diagnosi o la consulenza di un medico.
Ricevere una diagnosi di Parkinson, o trovarsi nella fase dei sospetti e degli accertamenti, è spesso un’esperienza destabilizzante. Non tanto per ciò che si sa, quanto per ciò che non è chiaro: tempi, passaggi, esami, conferme. Comprendere come funziona realmente il processo diagnostico aiuta a orientarsi e a ridurre aspettative errate o timori infondati.
1. Perché la diagnosi del Parkinson non è immediata
La malattia di Parkinson non si diagnostica con un singolo esame.
Ancora oggi la diagnosi è prevalentemente clinica, cioè basata sull’osservazione dei segni neurologici e sulla loro evoluzione nel tempo.
Nelle fasi iniziali i sintomi possono essere lievi, sfumati o sovrapponibili ad altre condizioni. Per questo motivo il neurologo spesso preferisce osservare l’andamento nel tempo, piuttosto che formulare una diagnosi affrettata. La gradualità non è un limite, ma una garanzia di accuratezza.
2. Cosa dicono le linee guida internazionali
Le principali linee guida concordano su alcuni punti fondamentali.
- NICE (Regno Unito, 2017 – revisione 2024)
La diagnosi di Parkinson è clinica e richiede la presenza di bradicinesia, associata a rigidità e/o tremore a riposo. - LIMPE-DISMOV (Italia, 2015 – aggiornamento 2022)
Gli esami strumentali, incluso il DAT-SCAN, non devono essere utilizzati di routine per confermare la diagnosi. - AWMF (Germania, 2023–2024)
Grande enfasi sulla diagnosi differenziale e sull’esclusione di condizioni alternative, soprattutto nelle fasi iniziali.
Negli ultimi anni è aumentato l’interesse per strumenti di diagnosi precoce, ma la valutazione clinica resta il pilastro del processo diagnostico.
3. Il percorso diagnostico in Italia e l’evoluzione recente
In Italia il percorso diagnostico del Parkinson è stato a lungo caratterizzato da forti differenze regionali. Negli ultimi anni sono stati introdotti Percorsi Diagnostico-Terapeutici Assistenziali (PDTA) con l’obiettivo di rendere più omogeneo l’accesso alla diagnosi e alla presa in carico.
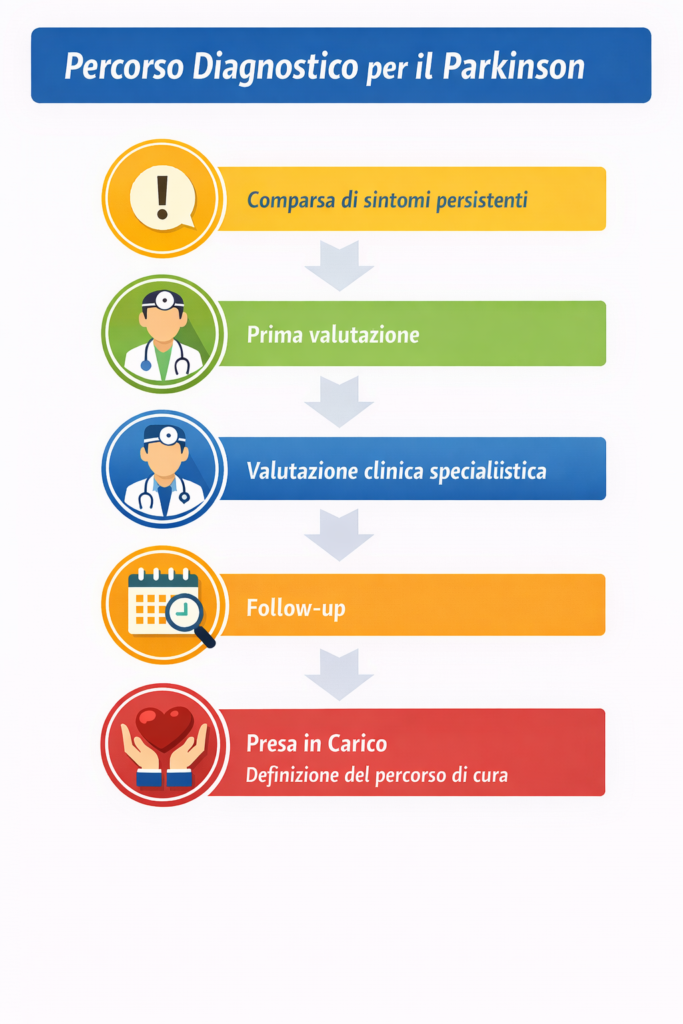
Il percorso tipico può essere riassunto così:
| Fase | Cosa avviene |
|---|---|
| Sospetto | Comparsa di sintomi persistenti |
| Medico di base | Prima valutazione e invio |
| Neurologo | Valutazione clinica specialistica |
| Follow-up | Osservazione nel tempo |
| Presa in carico | Definizione del percorso di cura |
Questo schema non è rigido, ma rappresenta la traiettoria più comune e appropriata.
4. Gli esami nella diagnosi del Parkinson
Gli esami non fanno la diagnosi, ma aiutano a chiarire il quadro clinico ed escludere altre condizioni.
DAT-SCAN
È un esame di medicina nucleare che valuta il funzionamento del sistema dopaminergico.
Può essere utile nei casi di dubbio, ma:
- non distingue il Parkinson idiopatico dai parkinsonismi;
- non misura la gravità della malattia;
- non è indicato di routine.
Risonanza Magnetica (RM)
Serve soprattutto a escludere altre patologie neurologiche.
Nel Parkinson idiopatico è spesso normale.
Esami ematici
Utilizzati per escludere cause secondarie (metaboliche, infiammatorie, tossiche) che possono simulare un parkinsonismo.
Test genetici
Non fanno parte della routine diagnostica.
Vengono considerati solo in casi selezionati, come:
- forme giovanili;
- forte familiarità;
- sospetto di mutazioni note (es. LRRK2, GBA).
5. Parkinson e parkinsonismi: perché la diagnosi può cambiare
Con il termine parkinsonismi si indicano condizioni che presentano sintomi simili al Parkinson, ma con cause e decorso differenti. Nelle fasi iniziali la distinzione può essere complessa e richiedere tempo.
Il follow-up clinico è spesso determinante: alcuni segni caratteristici emergono solo con l’evoluzione della malattia, rendendo necessaria una revisione diagnostica.
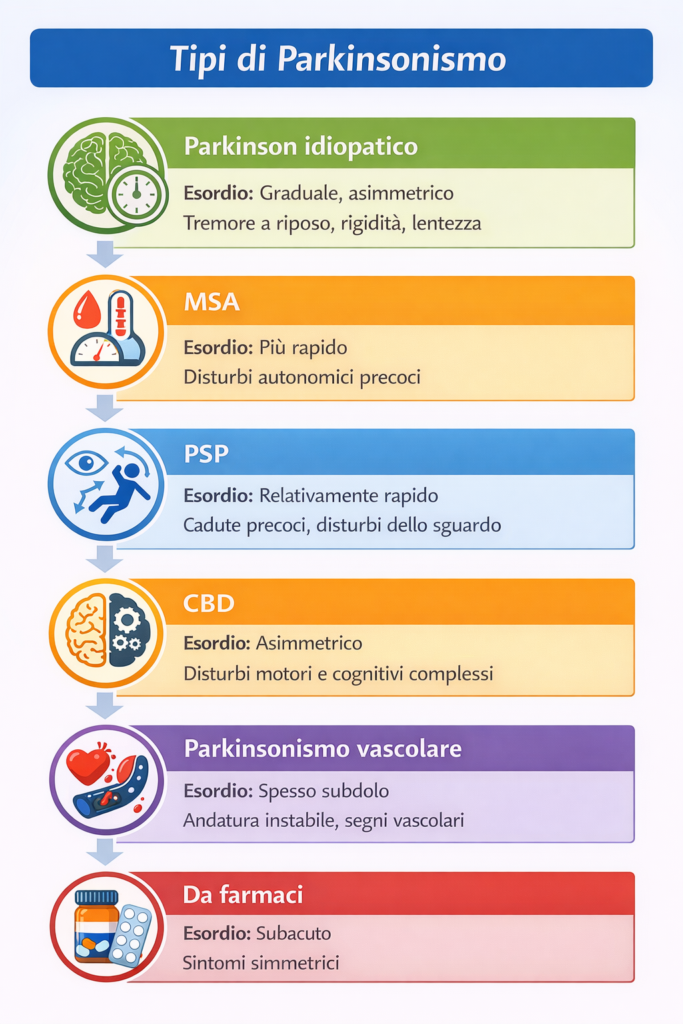
Principali parkinsonismi (schema di orientamento)
| Condizione | Esordio | Segni distintivi frequenti |
|---|---|---|
| Parkinson idiopatico | Graduale, asimmetrico | Tremore a riposo, rigidità, lentezza |
| MSA | Più rapido | Disturbi autonomici precoci |
| PSP | Relativamente rapido | Cadute precoci, disturbi dello sguardo |
| CBD | Asimmetrico | Disturbi motori e cognitivi complessi |
| Parkinsonismo vascolare | Spesso subdolo | Andatura instabile, segni vascolari |
| Da farmaci | Subacuto | Sintomi simmetrici |
Questa distinzione spiega perché una diagnosi iniziale possa essere rivalutata nel tempo.
6. Diagnosi precoce: cosa è possibile oggi
Si parla spesso di diagnosi precoce del Parkinson, ma è importante distinguere tra ricerca e pratica clinica.
La ricerca sta studiando biomarcatori biologici, test avanzati e modelli predittivi per identificare la malattia prima della comparsa dei sintomi motori. Questi approcci sono promettenti, ma non sono ancora utilizzabili nella pratica clinica quotidiana.
Oggi, la diagnosi precoce significa:
- riconoscere tempestivamente i sintomi iniziali;
- accedere rapidamente a una valutazione specialistica;
- evitare ritardi inutili nel percorso diagnostico.
7. Cosa fare in pratica: i passaggi da seguire in caso di sospetto
Chi si confronta con un possibile sospetto di Parkinson ha bisogno di indicazioni concrete.
- Osservare i sintomi nel tempo
Sintomi persistenti e progressivi meritano attenzione. - Rivolgersi al medico di base
È il primo punto di accesso al sistema sanitario. - Consultare un neurologo
Preferibilmente con esperienza nei disturbi del movimento. - Accettare un periodo di osservazione
La diagnosi può richiedere più valutazioni. - Entrare in un percorso di presa in carico
Una volta chiarito il quadro, il follow-up diventa parte integrante della gestione.
Conclusione
La diagnosi del Parkinson non è un atto singolo, ma un processo costruito nel tempo attraverso osservazione clinica, esclusione di alternative ed eventuali esami di supporto. Comprendere come funziona questo percorso aiuta a evitare interpretazioni errate, aspettative irrealistiche e decisioni affrettate.
Sapere cosa fare, quali strumenti esistono e perché alcune risposte richiedono tempo consente di affrontare il sospetto o la diagnosi con maggiore consapevolezza e controllo.